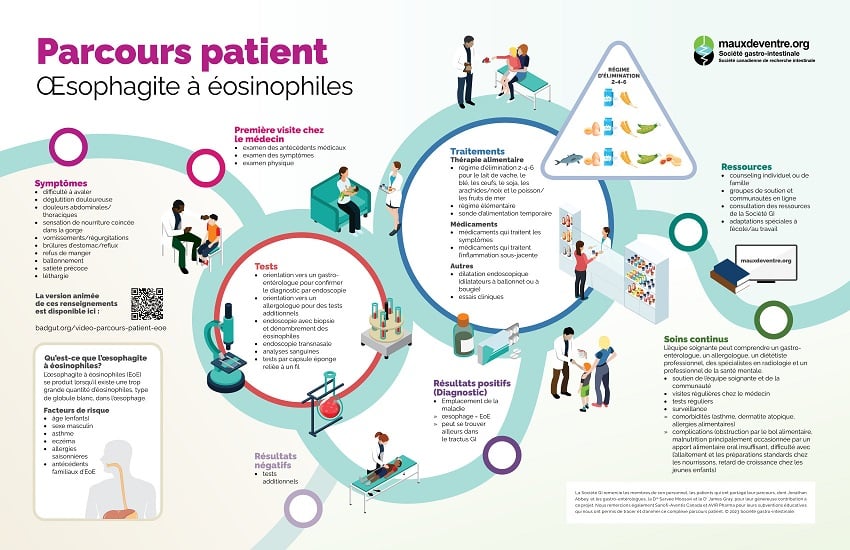
Parcours patient Œsophagite à éosinophiles
L’œsophagite à éosinophiles (EoE) se produit lorsqu’il existe une trop grande quantité d’éosinophiles, type de globule blanc, dans l’œsophage. La communauté médicale ne connaissait que très peu cette maladie avant les quelques dernières décennies. En fait, les scientifiques ont publié le premier rapport sur l’EoE en 1978. Étant donné que cette maladie est très récente et relativement rare, l’obtention d’un diagnostic précis peut s’avérer difficile et prendre beaucoup de temps. Environ 10 personnes sur 100 000 reçoivent un diagnostic d’EoE chaque année. Elle est plus courante chez les enfants et les adultes âgés de 30 à 50 ans, en particulier chez les hommes, mais elle peut toucher des personnes de tout âge. Les enfants qui ont des antécédents familiaux d’EoE, d’asthme, d’eczéma, de rhinite ou d’allergies saisonnières ou qui ont une tendance génétique à développer des maladies allergiques sont plus susceptibles de développer une EoE.
Les symptômes de l’EoE peuvent varier considérablement d’une personne à l’autre. Les symptômes œsophagiens peuvent parfois faciliter la détection de l’EoE, tels que la difficulté à avaler, une déglutition douloureuse, la sensation de nourriture coincée dans la gorge et des brûlures d’estomac/reflux. Un symptôme inquiétant est l’obstruction par le bol alimentaire, c’est-à-dire un blocage complet de l’œsophage par la nourriture, rendant impossible de manger ou de boire. Il ne s’agit pas de suffocation puisque la personne peut toujours respirer et parler normalement, mais cette situation nécessite une attention médicale urgente si elle est incapable de déloger l’obstruction en avalant ou en toussant.
D’autres symptômes sont plus généraux; ils comprennent des douleurs abdominales/thoraciques, des vomissements/régurgitations, des ballonnements, la diarrhée, la constipation, une malnutrition occasionnée par un apport alimentaire insuffisant, une sensation de satiété rapide et une léthargie. Les nourrissons ont souvent de la difficulté avec l’allaitement et les préparations standards et les jeunes enfants peuvent présenter un retard de croissance. Les enfants sont moins susceptibles de présenter des symptômes de l’œsophage.
Même avant de recevoir un diagnostic, de nombreux patients éliminent non seulement les allergènes, mais apportent aussi des adaptations entourant ce qu’ils mangent, comment ils mangent, quand ils mangent et où ils mangent afin de composer avec leur affection. L’acronyme « IMPACT » décrit ces comportements :
Ingère des liquides avec les repas
Modifie les aliments (coupe en petits morceaux, réduit en purée)
Prolonge la durée des repas
Aliments faciles à mastiquer privilégiés
Considérables mastications
Tourne le dos aux pilules/comprimés
D’autres méthodes adaptatives consistent à éviter les aliments déclencheurs, à ne manger que des aliments cuisinés à la maison et à apporter avec soi des aliments à manger lors des sorties.
Le diagnostic commence par une visite chez le médecin, qui examinera les symptômes et les antécédents médicaux du patient. Puisque bon nombre d’affections gastro-intestinales ont des symptômes en commun, le médecin pourrait effectuer ou prescrire un certain nombre de tests pour établir un diagnostic, ou bien il pourrait orienter le patient vers un gastro-entérologue pour confirmer le diagnostic ou vers un allergologue pour procéder à des tests additionnels. Les affections devant potentiellement être exclues comprennent le reflux gastro-œsophagien (RGO) pathologique, les lésions nerveuses de l’œsophage (achalasie), la maladie de Crohn avec atteinte œsophagienne, les infections, les troubles du tissu conjonctif et les réactions d’hypersensibilité aux médicaments. Il est toutefois possible de souffrir de ces autres affections en même temps que d’une EoE. Étant donné que le parcours vers le diagnostic peut être frustrant et déroutant, il est important de ne pas se reprocher le fait de ne pas avoir cerné les tendances plus tôt.
Les évaluations diagnostiques générales peuvent inclure un examen physique, des analyses sanguines, une échographie, une tomodensitométrie, une IRM et d’autres encore. Si le médecin soupçonne une EoE, une endoscopie avec biopsie pour établir le taux d’éosinophiles sera effectuée. L’endoscopie transnasale et, si disponible, un test utilisant une capsule éponge reliée à un fil peuvent également être particulièrement utiles.
Afin d’obtenir un diagnostic d’EoE, le taux d’éosinophiles obtenu par biopsie doit être d’au moins 15 éosinophiles/cfg (ou ~60 éosinophiles/mm²). Ce taux élevé d’éosinophiles doit se trouver spécifiquement dans l’œsophage, bien que des taux élevés d’éosinophiles dans d’autres parties du tube digestif peuvent indiquer d’autres formes d’atteintes gastro-intestinales à éosinophiles, comme la gastro-entérite à éosinophiles lorsque que les éosinophiles se trouvent dans l’estomac/l’intestin grêle ou la colite à éosinophiles lorsqu’ils se trouvent dans le côlon.
Le diagnostic est aigre-doux pour de nombreuses personnes; même si elles peuvent être soulagées d’avoir enfin un nom pour leur problème, étant donné que la maladie est très rare, il existe peu de médicaments ou d’autres options auxquels elles peuvent avoir recours pour son traitement.
Une fois le diagnostic posé, la plupart des patients et leur famille veulent en savoir plus sur l’EoE. Les groupes de soutien et les communautés en ligne peuvent les aider, tout comme les ressources offertes par la Société GI. Certaines personnes trouvent le counseling individuel ou de famille utile, et d’autres peuvent avoir besoin d’adaptations spéciales à l’école ou au travail pendant qu’elles entreprennent les premières étapes de recherche pour le bon traitement, et ce, jusqu’à ce qu’elles parviennent à gérer leurs symptômes.
Vidéo : Parcours patient — EoE
L’EoE est une maladie qui dure toute la vie et qui nécessite un traitement d’entretien continu, bien qu’il existe peu d’options à l’heure actuelle. Quoiqu’il n’y ait aucun remède, les traitements disponibles peuvent améliorer considérablement les symptômes, induire une rémission et offrir une meilleure qualité de vie. En l’absence de traitement, l’inflammation peut évoluer pour créer des lésions permanentes et un remodelage œsophagien, y compris la formation de sténoses œsophagiennes (rétrécissement de l’œsophage).
Les patients doivent habituellement commencer par une thérapie alimentaire, en particulier le régime d’élimination progressive 2-4-6 (step-up) pour potentiellement éliminer six allergènes alimentaires courants : le lait de vache, le blé, les œufs, le soja, les arachides/noix et le poisson/les fruits de mer. Le régime consiste à éliminer les deux catégories d’aliments les plus allergènes (produits laitiers et blé), puis, si cela ne suffit pas à réduire suffisamment le nombre d’éosinophiles, à éliminer les quatre aliments les plus allergènes (produits laitiers, blé, œufs et soja) et enfin, si cela ne suffit toujours pas, à éliminer toutes les six catégories. Cela peut s’avérer difficile puisque le patient doit suivre chaque étape pendant au moins huit semaines et, en vue d’obtenir des résultats exacts, subir une endoscopie avec biopsie pour vérifier la quantité d’éosinophiles.
Certains patients doivent entièrement cesser de manger des aliments normaux et suivre un régime élémentaire qui consiste à se nourrir d’un mélange spécialisé composé d’acides aminés. Cependant, cette préparation a un goût désagréable, de sorte qu’il peut s’avérer nécessaire d’utiliser temporairement une sonde d’alimentation pour son ingestion. Le régime élémentaire est très restrictif et dispendieux. Bien qu’il puisse être utile de façon temporaire, il ne constitue pas une bonne option de traitement à long terme.
Il existe présentement deux médicaments approuvés par Santé Canada pour traiter l’EoE. Jorveza™ (budésonide en comprimé orodispersible) est un médicament à prise orale destiné aux adultes pour aider à induire et maintenir une rémission. Dupixent® (dupilumab) est administré par injection sous-cutanée de façon hebdomadaire et est indiqué chez les personnes de 12 ans et plus qui pèsent au moins 40 kg (88 lb). Les deux traitements atténuent l’inflammation dans l’œsophage au moyen de mécanismes différents : Jorveza™ est un corticostéroïde tandis que Dupixent® est un médicament biologique.
Certains médecins prescriront également d’autres médicaments, comme des corticostéroïdes topiques à avaler visant l’œsophage ou des inhibiteurs de la pompe à protons, mais ceux-ci sont hors indication (non approuvés par Santé Canada pour traiter l’EoE) et peuvent parfois provoquer d’autres symptômes digestifs. Une autre option thérapeutique s’offrant aux personnes présentant une sténose est la dilatation endoscopique (dilatateurs à ballonnet ou à bougie) qui permet d’étirer la zone rétrécie et de faciliter la déglutition. Des essais cliniques se penchant sur de nouveaux traitements et médicaments sont également en cours et il est à espérer qu’ils donneront lieu à de nouvelles options. Consultez votre médecin traitant pour savoir si ces options s’ouvrent à vous.
Les patients auront besoin d’un soutien à long terme de leur équipe soignante et de la communauté, sous forme, par exemple, de visites régulières chez un gastro-entérologue et de tests de routine pour surveiller l’activité de la maladie et la possibilité de complications. Ces dernières peuvent comprendre une malnutrition, une anémie et des problèmes de croissance en enfance, et quoique rares, mais plus graves, une sténose ou une obstruction de l’œsophage, une perforation spontanée de l’œsophage et une candidose œsophagienne. À ce jour, il n’existe aucune preuve que l’EoE est une affection précancéreuse.
Étant donné que l’EoE limite souvent ce qu’une personne peut manger, les diététistes professionnels peuvent aider à formuler un régime alimentaire qui tient compte des limites, des exigences et des préférences individuelles. L’exercice est également important pour maintenir la force du corps et améliorer le bien-être général. Cependant, il peut être difficile de faire de l’exercice de façon régulière lorsque l’on est malade, et il existe également un risque d’aggravation des symptômes tels que les douleurs thoraciques et l’inconfort de la gorge. Consultez votre médecin pour savoir quels exercices vous conviennent le mieux et comment vous pouvez minimiser les risques. Certaines personnes atteintes d’EoE peuvent avoir besoin de consulter un allergologue, en particulier si elles présentent des comorbidités telles que l’asthme, la dermatite atopique ou d’autres allergies alimentaires.
Les soins de santé mentale sont également très importants. L’EoE peut avoir des répercussions considérables sur la qualité de vie, puisque les restrictions alimentaires et les symptômes douloureux peuvent donner lieu à un isolement social et à des sentiments de gêne. Ces problèmes peuvent être particulièrement difficiles pour les enfants et les adolescents, qui doivent parfois manger à l’écart des autres enfants pendant le dîner ou manquer des fêtes ou d’autres activités où il y a présence de nourriture afin d’éviter la contamination croisée. En l’absence de soins psychologiques appropriés, l’anxiété et la dépression peuvent avoir un impact encore plus important sur la qualité de vie que l’EoE. Les groupes de soutien et la méditation, ainsi que la consultation d’un conseiller, d’un psychologue ou d’un psychiatre pour une prise en charge plus approfondie, peuvent être utiles.
Bien que l’EoE nécessite un suivi et un soutien à long terme, il est possible de maîtriser la maladie au point de mener une vie saine et exempte de symptômes.