
Chirurgie bariatrique
L’obésité est une maladie complexe dont les causes et les influences potentielles sont nombreuses. Elle est caractérisée par un excès de graisse corporelle qui augmente le risque d’autres maladies. Le traitement de première intention de l’obésité consiste généralement à modifier le mode de vie, notamment en ce qui concerne le régime alimentaire et l’exercice physique. Si cette méthode ne fonctionne pas, votre médecin peut vous prescrire un médicament pour vous aider à contrôler votre appétit. Pour les personnes souffrant d’obésité sévère ou de maladies liées au poids, la chirurgie de perte de poids, appelée chirurgie bariatrique, est une autre solution. Il s’agit de la forme la plus efficace de perte de poids, mais en raison du risque accru de complications qu’elle présente, elle est souvent un dernier recours.
Définir l’obésité
Bien que d’autres méthodes de diagnostic de l’obésité voient graduellement le jour, la méthode la plus courante consiste à calculer l’indice de masse corporelle (IMC) qui est obtenu en divisant le poids d’une personne en kilogrammes par le carré de sa taille mesurée en mètres (kg/m2). Selon les experts médicaux, un IMC de 25 à 29,9 kg/m2 constitue un surpoids et un IMC de 30 kg/m2 ou plus constitue une obésité. Il existe d’autres catégorisations pour les niveaux croissants de gravité de l’obésité (voir le tableau). Par exemple, une personne mesurant 1,73 m (5 pi 8 po) recevrait un diagnostic d’obésité à 90 kg (197 lb), d’obésité de classe II à 105 kg (230 lb) et d’obésité de classe III à 120 kg (263 lb). Dans certains cas, votre médecin pourrait vous diagnostiquer une obésité à un IMC inférieur, par exemple si votre pourcentage de graisse corporelle est plus élevé que prévu pour votre taille et votre poids.
Indice de masse corporelle
Calculez votre IMC en divisant votre poids en kilogrammes par le carré de votre taille mesurée en mètres, puis consultez le tableau suivant ou utilisez la calculatrice en ligne.
| Poids insuffisant | <18,5 |
| Poids normal/idéal | 18,5-24,9 |
| Excès de poids | 25-29,9 |
| Obésité, classe I | 30-34,9 |
| Obésité, classe II | 35-39,9 |
| Obésité, classe III | ≥40 |
Comment puis-je être admissible à une chirurgie bariatrique?
Plus votre IMC est élevé, plus il est probable que votre médecin puisse vous recommander une intervention chirurgicale pour perdre du poids. En règle générale, les médecins déconseillent la chirurgie aux personnes dont l’IMC se trouve entre 30 et 40 kg/m2, ne la recommandant qu’aux personnes dont l’IMC est égal ou supérieur à 40 kg/m2 et qui n’ont pas réussi à perdre du poids au moyen de changements au régime alimentaire, d’exercice ou de médicaments. Toutefois, la chirurgie représente parfois une bonne solution pour les personnes ayant un IMC égal ou supérieur à 35 kg/m2 et qui présentent des complications de santé liées au poids (p. ex., apnée du sommeil, diabète de type 2 ou hypertension). Les médecins ne pratiquent généralement pas la chirurgie bariatrique chez les personnes de 18 ans ou moins, les personnes souffrant de troubles psychiatriques non traités, les personnes souffrant d’une affection qui rend la chirurgie dangereuse, les personnes qui ne sont pas prêtes à s’engager à apporter les changements de mode de vie et d’alimentation nécessaires pour garantir le succès de la chirurgie et les femmes enceintes ou qui allaitent, ou qui prévoient de devenir enceintes dans les deux ans suivant la date prévue de la procédure.
Types de chirurgie bariatrique
Quatre principaux types de chirurgie bariatrique sont actuellement disponibles au Canada : la gastrectomie pariétale, la dérivation gastrique (Roux-en-Y), le cerclage gastrique et le ballon intragastrique. La chirurgie bariatrique a pour but de limiter la quantité de nourriture que vous pouvez manger en une fois ou à réduire la capacité de votre corps à absorber les calories provenant des aliments que vous ingérez. Les changements physiques qui en résultent peuvent également entraîner des changements hormonaux, lesquels peuvent contribuer à réduire l’appétit et les fringales.
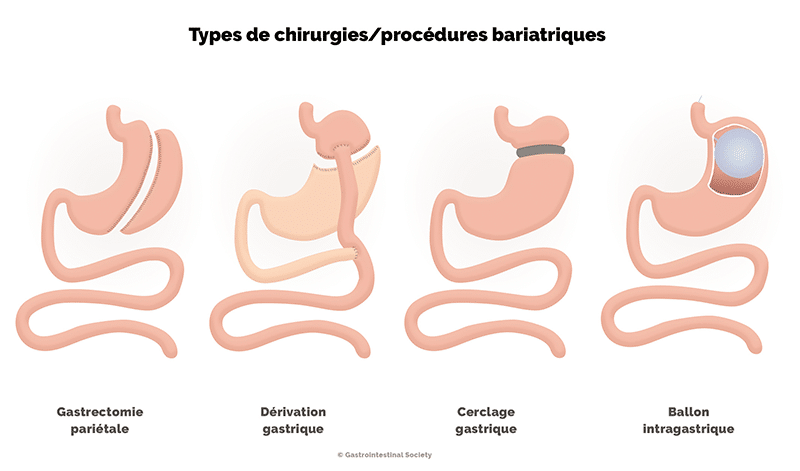
Gastrectomie pariétale
Cette procédure consiste à retirer une partie de l’estomac, ne laissant en place qu’une « manche » étroite d’environ la taille d’une petite banane. Elle est pratiquée par laparoscopie, une forme de chirurgie moins effractive qui ne nécessite que quelques petites incisions. La création d’une plus petite poche gastrique réduit la quantité de nourriture que vous pouvez ingérer pendant un laps de temps. Lorsque vous mangez, votre estomac se remplira rapidement, de sorte qu’il enverra des signaux à votre cerveau indiquant que vous avez mangé suffisamment, et ce, plus tôt qu’il ne le ferait normalement. De plus, puisque votre estomac produit l’hormone ghréline qui stimule la faim, le fait d’éliminer une partie des tissus qui produisent cette hormone signifie que votre corps en produira moins.
Dérivation gastrique
Dans le cadre d’une dérivation gastrique, aussi connue sous le nom de Roux-en-Y, une partie de l’estomac est retirée, ne laissant en place qu’une petite pochette qui est raccordée à la section médiane de l’intestin grêle. Cette chirurgie est très efficace puisque vous ne pouvez pas manger autant en raison de la petite taille de l’estomac; en outre, le corps n’absorbe pas autant de calories puisqu’une partie de l’intestin grêle est contournée. Tout comme pour la gastrectomie pariétale, la dérivation gastrique influence la production et la régulation hormonales, ce qui réduit l’appétit et favorise l’obtention et le maintien d’un poids plus faible. Toutefois, la dérivation gastrique présente des risques plus importants que les autres formes de chirurgie bariatrique puisqu’il s’agit d’une procédure plus complexe qui consiste à remodeler plusieurs sections du tube digestif. Pour bon nombre de personnes, cette chirurgie en vaut le risque accru puisque son taux de réussite est remarquablement élevé.
Cerclage gastrique
Cette technique consiste à placer une bande autour de la partie supérieure de l’estomac pour créer une plus petite poche. Le chirurgien pratique la chirurgie par laparoscopie et peut ajuster la bande en y injectant une solution saline de façon à réduire ou à agrandir la taille de l’estomac, selon les besoins. Étant donné la présence d’un corps étranger dans l’organisme, de nombreuses complications uniques peuvent cependant se présenter. L’anneau peut migrer, se déchirer et fuir, éroder la paroi de l’estomac et provoquer des blocages.1
Ballon intragastrique2
Cette méthode est une mesure temporaire qui consiste à placer un ballon rempli de liquide dans l’estomac. Elle vous aide à vous sentir rassasié plus tôt. Elle retarde aussi la vidange gastrique, vous permettant de vous sentir rassasié plus longtemps. Elle diffère des autres méthodes de chirurgie puisqu’aucune modification n’est apportée à la structure du tube digestif et qu’elle est réversible. Elle comporte quand même des risques. Ceux-ci comprennent la pancréatite, le surgonflement du ballon et le développement d’un trou/d’une déchirure (perforation) dans l’estomac ou l’œsophage.3 Si le ballon se dégonfle, il peut se déplacer dans le tube digestif et provoquer un blocage, ce qui pourrait nécessiter une intervention chirurgicale pour le retirer. En raison de la nature temporaire de cette procédure, et du fait qu’elle est plus récente, il existe moins de données sur son efficacité à long terme.
Se préparer pour la chirurgie bariatrique
Il est important d’essayer de rester en bonne santé avant la chirurgie. C’est le moment propice pour cesser de fumer, puisque le tabagisme peut réduire la capacité de votre corps à guérir après la chirurgie; il est aussi préférable de réduire sa consommation d’alcool. À la suite de la chirurgie, vous devrez modifier radicalement votre façon de manger, et il est donc utile de commencer à apporter des changements au préalable. Cela signifie que vous devrez prendre des repas plus petits et plus denses en nutriments et pratiquer une quantité modérée d’exercice physique à faible impact. Votre médecin vous demandera probablement de suivre un régime strict dans les semaines précédant votre chirurgie afin de commencer à perdre du poids et à réduire la quantité de graisse dans votre foie. Ces changements contribueront à la réussite de la chirurgie. Peu de temps avant la procédure, vous devrez suivre un régime liquide, généralement composé principalement de boissons protéinées. Assurez-vous de suivre toutes les directives fournies par votre équipe de soins de santé.
Se rétablir de la chirurgie bariatrique
Le rétablissement varie en fonction du type de chirurgie. En règle générale, vous devrez suivre un régime liquide, siroter de l’eau tout au long de la journée et éviter les activités rigoureuses pendant quelques semaines pour permettre à votre corps de guérir. Une fois que vous serez en mesure de consommer des aliments solides, vos habitudes alimentaires devront être différentes de celles que vous aviez avant la chirurgie. Vos portions seront beaucoup plus petites et il sera donc important de vous assurer de consommer des aliments nutritifs. Une chirurgie bariatrique efficace nécessite des efforts de maintien tout au long de la vie. Votre équipe soignante vous fournira des renseignements sur la façon d’obtenir suffisamment de nutriments, notamment des vitamines, des minéraux et des protéines, afin de maintenir une bonne santé pendant votre convalescence.
Puisque vous devez vous remettre de l’opération et que votre corps doit s’adapter à un estomac ou à un intestin grêle de taille réduite, il est normal de connaître de nombreux symptômes y compris des nausées, une constipation et de la douleur, ainsi qu’un gonflement, des ecchymoses et des démangeaisons dans la région de l’incision.
Assurez-vous de vous présenter à tous vos rendez-vous de suivi avec votre médecin et de consulter un médecin immédiatement si vous remarquez des symptômes inquiétants après votre chirurgie, notamment de la fièvre, un gonflement ou un écoulement inhabituel de votre plaie, des nausées ou des vomissements excessifs, une incapacité d’uriner, des douleurs thoraciques ou un essoufflement.
Il convient de noter que certaines personnes affirment recevoir un soutien insuffisant de leur équipe de soins de santé après une chirurgie bariatrique. Il peut donc être utile de se renseigner sur les groupes de soutien ou de demander à votre médecin des renseignements sur les programmes de soutien disponibles afin de garantir un résultat positif.
Avantages de la chirurgie bariatrique
Dans l’ensemble, la chirurgie bariatrique pratiquée au Canada est sûre et affiche un taux de mortalité inférieur à 1 %.4 Bien qu’il existe des risques, les résultats sont généralement plus positifs que négatifs. Une chirurgie bariatrique réussie entraîne souvent une perte de poids significative et à long terme. De plus, il existe des preuves solides qu’elle peut améliorer ou inverser le diabète de type 2, l’hypertension, l’apnée du sommeil, l’ostéoarthrose et les déséquilibres hormonaux.5
La chirurgie bariatrique est beaucoup plus efficace que d’autres méthodes de perte de poids. Pour de nombreuses personnes luttant depuis des décennies avec un régime alimentaire, de l’exercice et des médicaments inefficaces, la chirurgie est souvent la méthode qui leur permet enfin de perdre du poids de façon durable. Certaines études ont démontré des résultats remarquables après cinq ans, la perte totale de poids excédentaire étant de 93 % chez les personnes ayant subi une dérivation gastrique, de 60 % dans le cas de la gastrectomie pariétale et de 59 % dans le cas du cerclage gastrique.6,7
Il est habituellement difficile de perdre du poids en mangeant moins, puisque le maintien d’un déficit calorique constant n’est pas viable pour la plupart des gens. Puisque la chirurgie de perte de poids réduit la quantité de nourriture qui peut physiquement être consommée, certains types modifiant les niveaux d’hormones responsables de la faim ou réduisant les calories que le corps absorbe, elle est généralement efficace pour réguler l’appétit, de sorte qu’il est plus facile de respecter son régime alimentaire.
Effets négatifs de la chirurgie bariatrique
Bien que la plupart des gens connaissent relativement peu d’effets secondaires en comparaison à l’ensemble des avantages, il existe toutefois quelques complications potentielles. Les nausées et la constipation sont des manifestations fréquentes, mais de nombreuses complications plus graves peuvent aussi se présenter, telles que des ulcères, des calculs biliaires, une obstruction intestinale et le syndrome de chasse.6 Certaines preuves lient la possibilité de répercussions nutritionnelles et pharmacologiques potentiellement graves à la chirurgie bariatrique. Une anémie ferriprive peut se produire en raison de saignements intestinaux (causés par un ulcère peptique, p. ex.) ou d’une absorption réduite du fer occasionnée par une intolérance postopératoire à la viande rouge, une diminution de la sécrétion d’acide gastrique ou l’exclusion/l’élimination du duodénum. Une vaste étude se penchant sur les dossiers de 959 patients ayant subi une dérivation gastrique laparoscopique de Roux-en-Y entre 2001 et 20118 a démontré que 51 % des patients avaient connu une carence en fer et 7 % avaient nécessité une thérapie ferrique par voie intraveineuse. Une étude transversale pilote comparant différents types de chirurgie chez 95 patients n’a décelé aucune différence significative entre la dérivation gastrique de Roux-en-Y et la gastrectomie pariétale par rapport aux taux de carence en fer suivant la chirurgie (30 % contre 36 %).9
Conclusion
Il faut se souvenir que même si la chirurgie bariatrique est efficace, elle n’entraîne pas une perte de poids instantanée. Vous devez toujours vous concentrer sur les causes sous-jacentes de l’obésité et apporter des changements à votre régime alimentaire et à votre programme d’exercices qui dureront toute votre vie. Cependant, au moyen d’une gestion adéquate, la chirurgie bariatrique peut entraîner une perte de poids efficace et prévenir ou inverser les maladies et les troubles liés à l’obésité.
Voulez-vous en apprendre plus sur l’obésité?
Nous avons de nombreux articles connexes qui pourraient vous être utiles :
- Obésité
- Vidéo sur l’obésité
- Parcours en lien avec l’obésité
- Rapport du sondage sur le parcours en lien avec l’obésité 2024
- Résultats du sondage sur l’obésité 2021
- Les médicaments peuvent-ils aider à traiter l’obésité?
- Chirurgie bariatrique
- Faim et appétit
- Problèmes gastro-intestinaux liés à l’obésité
- Marty Enokson et sa lutte contre l’obésité
- Ne blâmez pas le patient














